Centrale klimatyzacyjne do sal operacyjnych, w których przeprowadza się zabiegi kardiochirurgiczne
1. WPROWADZENIE Głównym zadaniem systemów klimatyzacyjnych w salach operacyjnych jest utrzymanie bardzo wysokiej jakości powietrza. Metody prowadzące do realizacji tego zadania można podsumować następująco: Rozcieńczanie i usuwanie zanieczyszczeń chemicznych spowodowanych stosowaniem gazów anestezyjnych oraz innych środków toksycznych lub wybuchowych; Ograniczanie zanieczyszczeń bakteriologicznych poprzez maksymalne zredukowanie stężenia w powietrzu cząsteczek, wirusów oraz bakterii, pochodzących zarówno ze źródeł wewnętrznych jak i zewnętrznych; Regulacja temperatury i wilgotności wewnętrznej w celu zapewnienia komfortowych warunków mikroklimatu dla pacjentów oraz personelu medycznego.
Czynniki, których uwzględnienie jest niezbędne do osiągnięcia powyższego celu opisano poniżej, w kolejności zgodnej z ich ważnością:
1. Duży wydatek powietrza świeżego. Zanieczyszczeń chemicznych nie można usunąć poprzez filtrowanie, lecz jedynie poprzez rozcieńczenie dużą ilością powietrza świeżego. Z tego względu w pomieszczeniach wymagany jest wysoki i stały przepływ powietrza świeżego. W niektórych krajach dopuszczalne jest stosowanie mniejszych ilości powietrza zewnętrznego, jednak przy jednoczesnym zwiększeniu całkowitej ilości powietrza i częściowej recyrkulacji. ASHRAE jednoznacznie określa, że stosowanie 100% udziału powietrza świeżego w salach operacyjnych może być rozpatrywane tylko wtedy, gdy jest to wymagane przez przepisy oraz gdy stosowany jest odzysk ciepła. Recyrkulacja jest dopuszczalna, jednakże jedynie przy spełnieniu następujących warunków:
• powietrze recyrkulacyjne musi pochodzić z tego samego pomieszczenia,
• powietrze recyrkulacyjne musi przechodzić przez filtry o takiej samej klasie jak dla powietrza świeżego,
• udział powietrza recyrkulacyjnego może wynosić do 70% całkowitej ilości powietrza, pod warunkiem że ilość powietrza świeżego nie będzie nigdy mniejsza niż 1200 m³/h.
Powietrze musi być nawiewane do pomieszczenia z poziomu sufitu i usuwane przez przynajmniej dwie kratki umieszczone na poziome podłogi. Stosowane nawiewniki muszą być typu laminarnego i być wyposażone - jeśli istnieje taka potrzeba - w zintegrowane filtry absolutne. Należy bezwzględnie unikać stosowania nawiewników indukcyjnych, umieszczonych na suficie lub w ścianach.
2. Bardzo wysoka sprawność filtracji powietrza, zapewniająca usunięcie z dostarczanego świeżego powietrza cząstek zanieczyszczeń, zapachów, bakterii oraz związków chemicznych i radioaktywnych. Stosowanie filtrów absolutnych HEPA (High Efficiency Particulate Arrestors) klasy H12 do H14 jest wymagane szczególnie w przypadku zabiegów ortopedycznych, w przeszczepach nerwów i narządów, oraz we wszelkich operacjach przeprowadzanych u osób poparzonych i nosicieli wirusa HIV. Należy mieć na względzie fakt, iż doświadczenia epidemiologiczne dowodzą, że wiele obecnych w powietrzu, przenoszących infekcje wirusów ma rozmiar poniżej 1 µm i nie istnieje żadna metoda gwarantująca ich 100% eliminację. Nawet stosowanie lamp bakteriobójczych oraz rozpylanie środków dezynfekujących nie daje całkowitej pewności. Dlatego też jedyny pewny system polega na utrzymaniu odpowiedniej różnicy ciśnienia pomiędzy salą operacyjną i sąsiednimi pomieszczeniami.
3. Dokładna kontrola rozpływu powietrza. W celu uniknięcia przenoszenia zanieczyszczeń z obszarów sąsiednich, powietrze musi przepływać z pomieszczeń najbardziej krytycznych (sale operacyjne) do pomieszczeń o niższych wymogach (korytarze czyste). Doświadczenia praktyczne dowodzą, że ilość powietrza nawiewanego musi być przynajmniej o 15% większa lub o 15% mniejsza od ilości powietrza usuwanego, w zależności od tego, czy w pomieszczeniu ma być utrzymywane nad- czy też podciśnienie. Zasadne jest instalowanie miejscowych czujników różnicy ciśnienia w celu regulacji gradientu ciśnienia pomiędzy pomieszczeniami. Ponadto konieczne jest stosowanie całkowicie szczelnych przejść przez podłogi, sufity, ściany itp. oraz w pełni odcinających drzwi. Możliwość utrzymywania w sali operacyjnej podciśnienia dla ochrony otoczenia zewnętrznego jest również bardzo ważna. Przykładowo, w Belgii przewiduje się nawet instalowanie w salach operacyjnych przycisków awaryjnych powodujących przejście w najkrótszym możliwym czasie ze stanu nadciśnienia do stanu podciśnienia.
4. Bardzo precyzyjna regulacja temperatury i wilgotności ze szczególnym uwzględnieniem możliwości zmiany ich wartości w trakcie operacji. ASHRAE zaleca, aby w zależności od specyfiki operacji personel był w stanie ustawić temperaturę w zakresie od 17 do 27°C przy wilgotności względnej utrzymywanej pomiędzy 45 i 55%.
System musi być zaprojektowany zgodnie z obowiązującymi w danym kraju przepisami i normami lub, jeśli one nie istnieją, zgodnie z ogólnie przyjętymi standardami międzynarodowymi. Wspólnota Europejska pracuje obecnie nad wydaniem ujednoliconej normy w tym zakresie.
W tabeli 1 zestawiono porównanie wymagań stawianych przez przepisy we Włoszech, Francji, Niemczech oraz Stanach Zjednoczonych.

2. OMÓWIENIE WYMOGÓW WYZNACZONYCH PRZEZ OBOWIĄZUJĄCE PRZEPISY
Wartości parametrów mikroklimatu wymagane przez obowiązujące normy są dość podobne, szczególnie jeśli chodzi o wilgotność powietrza, która musi być utrzymywana na wysokim poziomie w celu uniknięcia niebezpieczeństwa wybuchu palnych gazów anestezyjnych.
Główna różnica polega na tym, że podczas gdy włoskie i francuskie przepisy zabraniają stosowania recyrkulacji, przepisy niemieckie i amerykańskie dopuszczają takie rozwiązanie. Jednak w przypadku przepisów amerykańskich przy stosowaniu recyrkulacji liczba wymian całkowitej ilości powietrza musi być zwiększona z 15 do 25 na godzinę.
Wymóg zakazujący stosowania recyrkulacji można obecnie uważać za zdezaktualizowany. Ilość powietrza świeżego równa 8 wymianom na godzinę (co odpowiada zazwyczaj około 800 m³/h) jest uznawana za odpowiednią do rozcieńczenia gazów anestezyjnych. Ponadto palne gazy anestezyjne są obecnie rzadko stosowane. Stosowanie układów pracujących tylko na powietrzu świeżym jest drogie z uwagi na wysokie koszty eksploatacyjne i bezzasadne z punktu widzenia utrzymywania czystości powietrza, gdyż -jak ogólnie wiadomo - głównym źródłem zanieczyszczeń jest sam zespół chirurgiczny.
Jako całkowitą ilość powietrza dostarczaną do sali operacyjnej należy przyjmować wyższą z wartości obliczonych na podstawie norm oraz obciążenia cieplnego pomieszczenia. Zazwyczaj do usunięcia zysków ciepła niezbędna jest ilość 15 do 20 wymian na godzinę. Należy zaznaczyć, że podawana przez normę DIN 1946 minimalna całkowita ilość powietrza równa 2400 m³/h odnosi się do sal operacyjnych, w których stosowany jest system nawiewny z przepływem całkowicie mieszającym.,br>
Niektórzy autorzy utrzymują ponadto, że zwiększona liczba wymian może prowadzić do dyskomfortu termicznego ze względu na występowanie przeciągów, zwiększonego ryzyka infekcji z powodu uderzania cząstek zanieczyszczeń w otwarte rany chirurgiczne oraz szybszej dyfuzji gazów anestezyjnych wydzielanych w sali operacyjnej.
Kolejna różnica polega na tym, że podczas gdy inne rozpatrywane normy wymagają utrzymywania w sali operacyjnej nadciśnienia w stosunku do przylegających pomieszczeń, norma niemiecka wymaga utrzymywania podciśnienia w przypadku operacji prowadzonych w warunkach septycznych. Wówczas instalacja wyciągowa musi być również wyposażona w filtry HEPA.
3. CZYSTOŚĆ POWIETRZA
Ponieważ, jak stwierdzono wcześniej, głównym źródłem zanieczyszczeń bakteriologicznych jest zespół chirurgiczny, największa koncentracja mikroorganizmów występuje wokół stołu operacyjnego. Stężenie mikroorganizmów wykorzystuje się do określenia wskaźnika sterylności pomieszczenia zdefiniowanego jako ilość cząstek przenoszących mikroorganizmy na jednostkę objętości (jednostki kolonizujące - ang. CFU - Colony Forming Units). Amerykańska Akademia Chirurgii Ortopedycznej (American Academy of Orthopedic Surgeons) klasyfikuje sale operacyjne w klasach 1, 5 lub 20 w zależności od liczby CFU na stopę sześcienną. Z kolei ogólne zanieczyszczenie cząstkami jest zdefiniowane zgodnie z amerykańską normą FS209E/92, która określa klasy pomieszczeń od 1 do 100 000 w zależności od stężenia cząstek na stopę sześcienną (jest to również klasyfikacja dotycząca pomieszczeń czystych stosowanych przy produkcji farmaceutyków i półprzewodników).
Zgodnie z nową europejską normą CEN/TC 284 obowiązującą od tego roku, rozpatrywanie „stopnia sterylności" sali operacyjnej tylko w zależności od typu przeprowadzanej operacji nie jest już właściwe. Należy dodatkowo uwzględnić ryzyko infekcji pooperacyjnych, na które mają również wpływ takie czynniki, jak stan pacjenta (młody czy stary, zdrowy czy z niedoborem odpornościowym) oraz typ bakterii, które mogą być obecne w trakcie operacji. Norma ta klasyfikuje sale operacyjne zgodnie z poziomem występującego w nich ryzyka. Najwyższa klasa dotyczy sal do operacji ortopedycznych oraz kardio- i neurochirurgicznych, podczas gdy sale do operacji ogólnochirurgicznych kwalifikowane są do klasy 3.
4. ROZDZIAŁ POWIETRZA
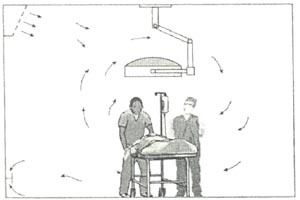
Rys.1. Systemy mieszające o turbulentnym przepływie powietrza zapewniają całkowite wymieszanie powietrza wewnętrznego z czystym uzdatnionym powietrzem nawiewanym przez umieszczone wysoko na ścianie kratki lub nawiewniki sufitowe o wysokiej indukcji
Kratki wyciągowe zlokalizowane są przede wszystkim na niskim poziomie oraz częściowo na poziomie sufitu w celu usunięcia lżejszych od powietrza gazów anestezyjnych. Systemy te są stosunkowo tanie, proste w instalacji oraz zapewniają poprawny komfort. Nie gwarantują jednak efektywnej kontroli zanieczyszczenia w strefie operacyjnej, gdyż ze względu na mechanizm mieszania wyrównują koncentrację cząstek w całym pomieszczeniu. Z tego powodu mogą być stosowane, z pewnymi ograniczeniami, tylko w salach operacyjnych klasy 3 i niższych, według podanej powyżej definicji.
W salach klasy IS03 lub IS04 (klasa 100 lub 1000 wg FS 209) należy stosować systemy nawiewne typu laminarnego, takie jak pokazany na rys. 2. Powietrze jest nawiewane do pomieszczenia z bardzo niskąprędkością 0.35=0.55 m/s oraz bez żadnych turbulencji. W celu uzyskania maksymalnej efektywności, nawiew powinien być realizowany całą powierzchnią sufitu pomieszczenia. Jest to jednak niepraktyczne zarówno ze względu na koszty instalacji, jak i eksploatacji z powodu wymaganych bardzo wysokich ilości powietrza. Dlatego też obszar nawiewu jest zawężony do strefy bezpośrednio nad stołem operacyjnym, ograniczonej ruchomymi plastikowymi kurtynami, bądź pomocniczym strumieniami powietrza, które kierunkują główny strumień powietrza na powierzchnię operacyjną i eliminują wpływ ruchów konwekcyjnych występujących w pomieszczeniu.
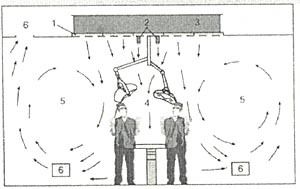
Rys.2.
Ponadto, ze względu na możliwość łatwego zakłócenia profilu strumienia przez obecność i ruchy personelu medycznego, w obszarze laminarnego strumienia powietrza powinna przebywać tylko jedna osoba.
5. KONSTRUKCJA CENTRAL KLIMATYZACYJNYCH
Centrale klimatyzacyjne obsługujące sale operacyjne nie różnią się zasadniczo od central przeznaczonych do innych zastosowań. Muszą one jednak spełniać bardziej rygorystyczne wymogi pod względem szczelności, niezawodności oraz łatwości czyszczenia i dezynfekcji.
Norma DIN 1946 część 4 stawia następujące wymogi:
• Sala operacyjna jest środowiskiem o wysokim potencjalnym zanieczyszczeniu, dlatego też należy przyjmować, że powietrze usuwane może być również zanieczyszczone. Z tego względu centrala musi bezwzględnie charakteryzować się doskonałą szczelnością w celu uniemożliwienia skażenia otaczających stref.
Norma Europejska EN 1886 określa trzy klasy szczelności w zależności od maksymalnego dopuszczalnego przecieku powietrza przez obudowę centrali:
Klasa 3A: w przypadku, gdy szczelność powietrzna nie jest istotna: niesklasyfikowane zastosowania;
Klasa A: w przypadku wymaganej wysokiej szczelności powietrznej: zastosowania komercyjne, przemysłowe i mieszkalne;
Klasa B: w przypadku wymaganej bardzo wysokiej szczelności powietrznej: sale operacyjne, laboratoria badające materiały biologiczne, laboratoria patologiczne, prosektoria itp.
• Centrala musi posiadać dwie oddzielne sekcje wentylatorowe: pierwsza,, nawiewną, zlokalizowaną blisko sali operacyjnej oraz drugą - wyciągową - usuwającą z sali operacyjnej i wyrzucającą do atmosfery zużyte powietrze. Obie sekcje muszą być wyposażone w promieniowo-osiowe wentylatory bez obudowy, z napędem bezpośrednim, o wysokim sprężu statycznym i z płynną regulacją prędkości obrotowej realizowaną za pomocą przetworników częstotliwości. Wentylator nawiewny - poprzez falownik i przyrząd do pomiaru wydatku kompensuje wzrost oporów przepływu przez filtry, wynikający z ich zabrudzenia, i utrzymuje stały przepływ powietrza. Falownik wentylatora wyciągowego sterowany jest poprzez przetwornik różnicy ciśnienia pomiędzy saląoperacyjnąa czystym przedsionkiem i utrzymuje zadane nadciśnienie lub w niektórych przypadkach podciśnienie. Generalnie centrala powinna być w stanie utrzymać w sali operacyjnej zarówno nadciśnienie, jak i podciśnienie w zależności od aseptycznego bądź septycznego charakteru operacji oraz zapewnić płynne przejście z jednego stanu do drugiego.
• Centrala musi być odporna na uszkodzenia z powodu częstej sterylizacji. Z tego względu aluminiowe lamele nagrzewnic i chłodnic muszą być epoksydowane, a kolektory wykonane ze stali nierdzewnej. Sposób epoksydowania musi zapewniać odporność na działanie środków sterylizacyjnych. Wszystkie podzespoły mające kontakt z powietrzem, w tym uszczelki, muszą być dostępne z dwóch stron do sterylizacji oraz łatwo demontowalne.
• Urządzenia do odzysku ciepła mogą i powinny być stosowane, szczególnie przy niestosowaniu recyrkulacji. Norma DIN 1946 dopuszcza stosowanie wymienników obrotowych pod warunkiem, że stosunek ilości cząstek w strumieniu powietrza zewnętrznego przed wymiennikiem do ilości cząstek w strumieniu powietrza usuwanego nie jest większy niż 1 /1000. Okresowo należy wykonywać badanie kontrolne z wykorzystaniem odpowiedniego gazu, jak tlenek azotu, w celu weryfikacji spełnienia powyższego warunku. Nie należy stosować wymienników krzyżowych, ponieważ przeprowadzenie efektywnej dezynfekcji jest trudne ze względu na bardzo małe odstępy płyt, pomiędzy którymi przepływa powietrze. Wymienniki typu „rurka ciepła" są nieprzydatne ze względu na brak możliwości stosowania odzysku chłodu w lecie. Wymienniki z czynnikiem pośrednim połączone układem rurowym z pompą obiegową charakteryzują się niższą sprawnością niż pozostałe wymienniki, jednak nie stwarzają żadnego niebezpieczeństwa przenoszenia zanieczyszczeń i mogą być stosowane bez potrzeby wykonywania jakichkolwiek badań.
• Dopuszczalne jest stosowanie zarówno scentralizowanych systemów wielostrefowych, jak również kompaktowych zintegrowanych central obsługujących poszczególne sale operacyjne. Drugie rozwiązanie zapewnia większą elastyczność działania i wyższą niezawodność, gdyż układ automatyki jest fabrycznie zamontowany i zaprogramowany, co eliminuje ryzyko nieprawidłowej instalacji i kalibracji. Rozwiązanie to jest szczególnie zalecane przez rzeczoznawców ze względu na różne wymogi w zakresie temperatury i wilgotności stawiane przez chirurgów w zależności od typu operacji.,br>
• Nawilżacz musi posiadać elektryczną wytwornicę pary lub lepiej, jeśli istnieje taka możliwość, być zasilany z centralnej instalacji sterylnej pary. Mamy nadzieję, że nawilżacze typu adiabatycznego (komory zraszania) nie są już stosowane.
• Centrale nawiewne powinny być wyposażone w dwa stopnie filtracji: filtr wstępny klasy G4 na wlocie do centrali, utrzymujący jej wnętrze w czystości, oraz filtr wtórny klasy F7 na końcu centrali, utrzymujący w czystości kanały. Filtr końcowy klasy H12 (chirurgia ogólna) lub H14 (ortopedia) powinien być zabudowany w nawiewnikach lub suficie nawiewnym. Po stronie powietrza usuwanego zalecany jest montaż filtra klasy G4 w celu uniknięcia zabrudzenia centrali i ewentualnie wymiennika rekuperacyjnego przez włókna porywane z jednorazowych ubrań personelu medycznego, prześcieradeł itp.
• Osłony obudowy centrali powinny być wykonane z dwóch warstw blachy ocynkowanej przedzielonych warstwą izolacji. W celu zapewnienia możliwości odpowiedniej sterylizacji, wewnętrzna blacha powinna być zawsze pokryta warstwą epoksydową o grubości 60 mikronów. Stosowanie blachy nierdzewnej nie jest wymagane.
• Osłony obudowy powinny być wyposażone w okienka rewizyjne umożliwiające przeprowadzenie kontroli stanu wnętrza centrali bez konieczności jej otwierania. W praktyce central nie wolno nigdy wyłączać, gdyż zostanie zlikwidowane nadciśnienie, a tym samym utracona sterylność sali operacyjnej. Norma DIN wymaga, aby osłony sekcji, w których umieszczone są wentylatory i nawilżacze były wyposażone w okienka inspekcyjne umożliwiające kontrolę ich stanu bez konieczności wyłączania centrali. W przypadku tych sekcji zasadne jest zastosowania wewnętrznego oświetlenia.
• Norma wymaga stosowania trybu nocnej pracy w celu oszczędności energii przy jednoczesnym zachowaniu sterylności sali operacyjnej, nie podając jednak żadnych bliższych wytycznych. Jedynym możliwym rozwiązaniem jest zredukowanie ilości powietrza. W tym przypadku normy DIN podają bardziej szczegółowe wskazówki. Ilość powietrza może zostać zredukowana do 1/3 wydatku nominalnego, jednak pod warunkiem, że nie będzie ona niższa od 1200 m3/h. Musi być wówczas również zapewniona możliwość regulacji temperatury i wilgotności w pewnych zakreśach, gdyż w przypadku konieczności przeprowadzenia zabiegu ze wskazań nagłych, praca z pełną ilością powietrza zewnętrznego umożliwia bardzo szybkie osiągnięcie wymaganych warunków w sali. Przedstawienie koncepcji nocnego trybu pracy prowadzi do zasadniczego wniosku, że centrale obsługujące sale operacyjne nie mogą być nigdy wyłączane. Pragniemy, aby zagadnienie to było jednoznacznie określone w wytycznych, gdyż jak pokazuje praktyka w wielu salach operacyjnych system klimatyzacyjny jest całkowicie wyłączany na noc.
6. OBECNIE STOSOWANE ROZWIĄZANIA
Stosowane obecnie systemy klimatyzacyjne były projektowane w oparciu o duże centrale z chłodnicami zasilanymi wodą lodową, pracujące niekiedy w układzie wielostrefowym i obsługujące jednocześnie kilka sal operacyjnych. W sytuacjach awaryjnych wykorzystywane są centrale zapasowe podłączone do złożonego systemu kanałów, wyposażonego w przepustnice z napędem mechanicznym lub, w niektórych przypadkach ręcznym.
Instalacje tego typu zapewniają poprawną obróbkę powietrza, lecz stwarzają trudność w indywidualnej regulacji temperatury i wilgotności w poszczególnych salach operacyjnych. Ponadto nie ma gwarancji, że centrala uruchamiana po okresie przestoju jest w pełni sterylna.
7. NOWOCZESNE ROZWIĄZANIA
Ze względu na ciągły rozwój technik operacyjnych, obróbka termodynamiczna oraz filtracja powietrza są coraz bardziej złożone. W zależności od typu operacji wymagane są różne warunki, zarówno pod względem temperatury, która waha się w granicach 17-18°C w przypadku operacji kardiochirurgicznych, do 24-26°C w salach porodowych, jak i wilgotności względnej, która w przypadku operacji pacjentów z oparzeniami lub przy zabiegach w okolicy gardła może sięgać nawet 70%. Wymóg utrzymania tak różnych warunków nie jest możliwy do pogodzenia z opisanym powyżej klasycznym układem klimatyzacji, gdyż wtórna obróbka byłaby zbyt złożona i wymagała stosowania dodatkowych kompletnych central. Konieczność ochrony przyległych obszarów w czasie operacji wykonywanych w warunkach septycznych poprzez utrzymywanie podciśnienia w stosunku do sąsiadujących pomieszczeń (zazwyczaj czystych przedsionków) pokazuje, że stosowane dotychczas rozwiązania nie spełniają aktualnych wymogów.
Wszystko to prowadzi do wniosku, że najbardziej odpowiednim rozwiązaniem jest instalowanie indywidualnych central obsługujących każdy oddzielny blok operacyjny (sala operacyjna, pomieszczenie przygotowawcze oraz pokój wybudzeń). Zapewnia to możliwość uzyskania najlepszej obróbki powietrza dla różnych możliwych sytuacji w każdej sali operacyjnej, bez wpływu na warunki w innych salach. Centrala wraz z własną siecią kanałów, tłumikami akustycznymi i filtrami absolutnymi stanowi integralny element składowy każdej sali operacyjnej. Dzięki temu przewymiarowanie całej instalacji ze względów bezpieczeństwa jest zbędne, gdyż pojawienie się ewentualnych problemów (raczej mało prawdopodobne dzięki stosowaniu rozwiązań technicznych zapewniających maksymalną wiarygodność) może być rozpatrywane w takich samych kategoriach prawdopodobieństwa, jak wystąpienie awarii instalacji oświetleniowej, instalacji gazów anestezyjnych bądź automatycznych drzwi rozsuwanych. W podejściu tym zamiast przewymiarowania instalacji przewiduje się raczej stosowanie rezerwowych bloków operacyjnych. W celu dodatkowego zredukowania ryzyka wystąpienia awarii centrali (bądź któregoś z jej podzespołów) można stosować układy z podwójnymi wentylatorami nawiewnymi i wyciągowymi. Wentylatory instalowane są równolegle i pracują zamienne w cyklach 6-godzinnych. W razie awarii jednego z wentylatorów pracę przejmuje drugi. Wentylatory rezerwowe są również wyposażone w przetworniki częstotliwości w celu umożliwienia przejęcia w pełni funkcji wentylatorów podstawowych (zapewnienia stałego strumienia powietrza nawiewanego i utrzymania nad- lub podciśnienia w sali operacyjnej) i zachowania optymalnego działania centrali.
Poszczególne centrale są podłączone do sieci sterowania, np. firmy Tecnair LB, umożliwiającej podłączenie do 64 urządzeń, lub dodatkowo do systemu BMS (Building Management System) integrującego pracę central z systemem sterowania całego budynku. W razie niestosowania kart komunikacji szeregowej RS485, w celu zapewnienia współpracy układu Tecnair LB z BMS istnieje możliwość wykorzystania bramek przetwarzających protokół komunikacji Tecnair LB do międzynarodowego standardu Mobus/Jbus, który jest rozpoznawany przez wszystkie systemy BMS.
8. CENTRALE KLIMATYZACYJNE DO SAL OPERACYJNYCH, W KTÓRYCH PRZEPROWADZA SIĘ ZABIEGI KARDIOCHIRURGICZNE
Obecne techniki operacyjne wymagają utrzymywania w salach operacyjnych temperatury na poziomie około 16°C przy wilgotności względnej 55%. W niektórych przypadkach wymagane jest obniżenie temperatury do 12°C. Umożliwia to zarówno obniżenie temperatury ciała pacjenta, a co za tym idzie zmniejszenie tempa przemian metabolicznych przy stosowaniu krążenia pozaustrojowego, jak również maksymalną redukcję obciążenia bakteriologicznego w pomieszczeniu.
W celu utrzymaniu takich warunków w sali (16°C przy wilgotności 55%), powietrze musi zostać schłodzone do temperatury 7°C, a następnie podgrzane za pomocąnagrzewnicy wodnej lub elektrycznej oraz częściowo przez ciepło wydzielane przez silnik wentylatora oraz wewnętrzne zyski ciepła (zespół medyczny, lampy bezcieniowe i inna aparatura elektryczna). Osiągnięcie takiego obniżenia temperatury powietrza za pomocą chłodnic podłączonych do szpitalnej instalacji wody lodowej zasilanej z agregatów chłodniczych, utrzymujących zazwyczaj temperaturę wody 7/12°C, jest niemożliwe do zrealizowania.
8.1 Centrale do sal operacyjnych z chłodnicą bezpośredniego odparowania
W takim przypadku rozwiązanie oparte jest o układ sprężarkowy, obejmujący ze względów bezpieczeństwa zawsze dwie sprężarki, z czego jedna jest wyposażona w przetwornik częstotliwości umożliwiający dopasowanie wydajności chłodniczej do parametrów powietrza zewnętrznego. Układ musi być zwymiarowany pod względem zapewnienia możliwości odpowiedniego schłodzenia wymaganego strumienia powietrza.
To bardzo proste rozwiązanie daje możliwość wykonania optymalnej instalacji wszędzie tam, gdzie centralna szpitalna instalacji wody lodowej nie istnieje, bądź nie pracuje przez całą dobę, lub nie jest w stanie zapewnić odpowiedniej temperatury wody.
8.2 Centrale z wstępną chłodnicą wodną i wtórną chłodnicą glikolową
Za ośmiorzędową chłodnicą wodną instaluje się dwurzędową chłodnicę wtórną zasilaną mieszaniną wody z glikolem (o temperaturze -3°C/+2°C) przez specjalnie przeznaczony do tego celu agregat chłodniczy.
Chłodnica wtórna nie posiada zaworu regulacyjnego, gdyż regulacja wydajności jest realizowana poprzez ośmiorzędową chłodnicę wstępną.
Rozwiązanie to jest optymalne dla szpitali z wieloma salami operacyjnymi do zabiegów kardiochirurgicznych. Ma ono jednak tę wadę, że w przypadku awarii agregatu chłodniczego zasilającego chłodnice glikolowe wszystkie sale operacyjne zostają wyłączone z użytku.
8.3 Centrale ze wstępną chłodnicą wodną i wtórną chłodnicą bezpośredniego odparowania
Za ośmiorzędową chłodnicą wodną instaluje się dwurzędową chłodnicę wtórną bezpośredniego odparowania. W skład obiegu chłodnicy bezpośredniego odparowania wchodzi agregat sprężarkowy umieszczony w pomieszczeniu centrali oraz zewnętrzny skraplacz chłodzony powietrzem. Układ ten nie jest wyposażony w przetwornik częstotliwości, gdyż regulacja wydajności jest realizowana przez ośmiorzędową chłodnicę wstępną.
Rozwiązanie to jest optymalne w przypadku pojedynczej sali do operacji kardiochirugicznych, a w przypadku awarii z użytku zostaje wyłączona tylko ta sala.
inż. Alberto MONTI
TECNAIR LB
Przedstawiciel w Polsce: KLIWEKO z Karkowa
www.kliweko.com.pl
Artykuł ukazał się w miesięczniku Technika Chłodnicza i Klimatyzacyjna (nr 5/2002)
www.tchik.com.pl
Źródło: ''










